Inhalt
Erreger: Was verursacht Leishmaniose?
Verbreitungsgebiete: Warum ist Leishmaniose ein „Urlaubsmitbringsel“?
Infektionsweg: So wird Leishmaniose übertragen
Prophylaxe: So können Halter ihre Hunde schützen!
Symptomatik: Wie erkenne ich die Leishmaniose beim Hund?
Diagnostik: So weisen Sie eine Leishmaniose-Infektion nach
Therapie: Leishmaniose optimal behandeln
Erreger: Was verursacht Leishmaniose?
Die Leishmaniose des Hundes wird im Wesentlichen durch den Einzeller Leishmania infantum hervorgerufen, wobei im Mittelmeerraum Mensch und Hund die Hauptwirte sind.
Im Säugetierwirt parasitieren Leishmanien in der amastigoten (geißellosen) Form in Zellen des retikuloendothelialen Systems, vorwiegend in Leber, Milz, Knochenmark und Lymphknoten. Ihre Vermehrung erfolgt intrazellulär durch Zweiteilung.
Leishmania spp. sind hochgradig vektorspezifisch und werden von blutsaugenden Sandmückenweibchen während der Nahrungsaufnahme übertragen. Die Entwicklung des Parasiten in der Sandmücke ist temperaturabhängig und dauert bei Temperaturen > 18 °C ca. 1 – 2 Wochen.
Verbreitungsgebiete: Warum ist Leishmaniose ein „Urlaubsmitbringsel“?
Die Leishmaniose ist in tropischen und subtropischen Gebieten Asiens, Afrikas und Amerikas verbreitet, in Europa tritt sie vorwiegend in den Mittelmeerländern auf. In Griechenland, Spanien und Italien können regional bei bis zu 28% der Hunde Leishmanien-Serumantikörper im Blut nachgewiesen werden.
In Deutschland, Österreich und der Schweiz werden immer wieder an Leishmaniose erkrankte Hunde nachgewiesen, die mehrheitlich aus mediterranen Ländern stammen oder dorthin mit in den Urlaub genommen wurden. Vereinzelt werden jedoch immer wieder Leishmania -infizierte Tiere beobachtet, die Deutschland nie verlassen haben, und die Experten streiten darüber, ob die in Deutschland heimischen Sandmückenarten in der Lage sind, eine Leishmaniose zu übertragen.
Infektionsweg: So wird Leishmaniose übertragen
Als Überträger gelten in erster Linie dämmerungs- und nachtaktive Sandmücken aus der Familie der Phlebotomidae, welche mit der Blutmahlzeit die in Monozyten enthaltenen Leishmanien aufnehmen. Im Mitteldarm der Mücke wandeln sich die amastigoten Erreger in promastigote (begeißelte) Formen um, vermehren sich stark, gelangen in den Ösophagus des Stechinsektes und werden beim Saugakt in einen neuen Wirt übertragen.
Eine iatrogene Übertragung, zum Beispiel während einer Bluttransfusion, eine vertikale Übertragung von der tragenden Hündin auf die Welpen sowie Übertragungen beim Deckakt sind zwar nachgewiesen, aber hierzulande von geringer Bedeutung. Das Risiko einer Infektion in endemischen Gebieten hängt von der Vektorexposition und dem Vorhandensein von Reservoirwirten, wie zum Beispiel streunende Hunde, ab.
Prophylaxe: So können Halter ihre Hunde schützen!
Vorbeugend sollte das Expositionsrisiko der Tiere gegenüber Sandmücken reduziert werden. So sollten in Deutschland gehaltene Hunde nicht in Regionen mitgenommen werden, in denen die Leishmaniose endemisch vorkommt.
Wenn Tiere dennoch im Urlaub mit dabei sind, sollten sie nach Einbruch der Abenddämmerung möglichst im Haus gehalten werden. Zusätzlich wird der Einsatz von Insektiziden mit repellierender Wirkung gegen Phlebotomen empfohlen, z. B. Wirkstoffe wie Deltamethrin (Protectorhalsband mit bis zu 6 Monaten Schutz) oder Permethrin (Spot on mit 2 – 3 Wochen Schutz).
Es gibt auch die Möglichkeit einer Leishmaniose-Schutzimpfung, mit der prophylaktisch Antikörper gegen Leishmania spp. induziert werden können.
Symptomatik: Wie erkenne ich die Leishmaniose beim Hund?
Die Inkubationszeit beträgt mehrere Wochen bis Monate, in seltenen Fällen bis zu einem Jahr, wobei ein Großteil der infizierten Hunde asymptomatisch ist und ein potenzielles Parasitenreservoir darstellt.
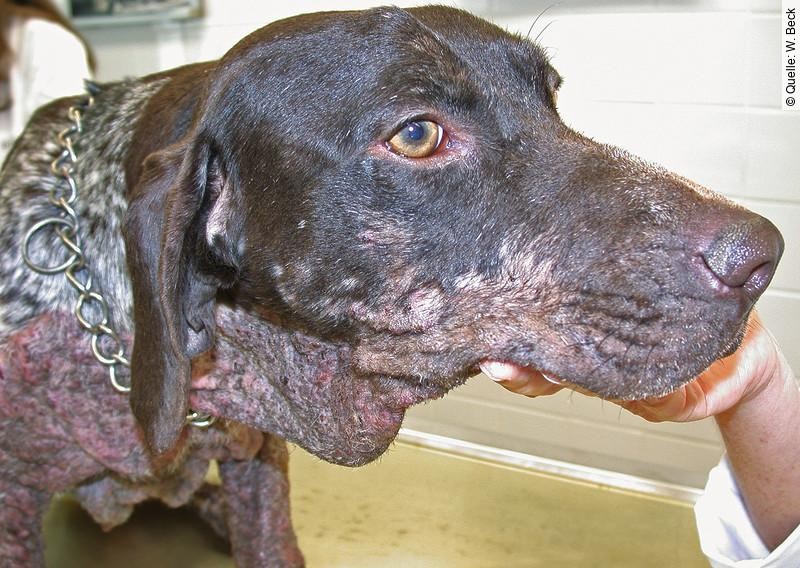
Lokale Hautreaktionen an den Stichstellen sind häufig erste Anzeichen einer Leishmaniose-Infektion, wobei Phlebotomenstiche an den Ohrrändern, auf dem Nasenrücken, an Ellenbogen und Abdomen besonders häufig anzutreffen sind. Neben Schuppen- und Borkenbildung treten dort Haarausfall und kleine herdförmige Knötchen in Erscheinung. Die umschriebenen, oft vorübergehenden Hautläsionen werden manchmal vom Besitzer kaum wahrgenommen. Nicht selten kommt es bei der kutanen Leishmaniose, der sog. „Hautform“, zu einer Generalisierung, die üblicherweise nicht mit Juckreiz verbunden ist.
Daneben können mäßige, fieberhafte Temperaturschwankungen, Lymphknotenschwellungen, Durchfall, Gewichtsverlust, Inappetenz und Schwäche auftreten.
Ohne Therapie kann es zu einer schweren klinischen Erkrankung kommen, die oft zum Tod des Tieres führt!
Neben der Hautform gibt es auch eine sogenannte viszerale Form (Eingeweideform), bei der Muskelatrophie, Polyarthritis, Nasenbluten, Hämaturie, hämorrhagische Enteritis, Glomerulonephritis, Meningitis und/oder Uveitis auftreten können. Je nach Ausmaß der Organschäden kann die Parasitose einen tödlichen Ausgang nehmen.
Diagnostik: So weisen Sie eine Leishmaniose-Infektion nach
Nicht selten ergibt sich nach dem (Urlaubs-)Aufenthalt von Hunden in mediterranen Endemiegebieten, bei „Tierschutzhunden“ und beim Auftreten klinischer Symptome der Verdacht einer Leishmaniose-Infektion.
Geübte können den Erregerdirektnachweis über mit Giemsa- oder Diff Quick-gefärbten Ausstrichen aus Lymphknoten- oder Knochenmarkspunktaten führen. Zur Erhärtung der Verdachtsdiagnose sollte heutzutage der serologische Nachweis Leishmania -spezifischer Antikörper durchgeführt werden. Ein Antikörpernachweis ist bei erkrankten Hunden etwa 6 – 8 Wochen nach Erstinfektion möglich. In subklinischen Fällen kann sich dieser Zeitraum aber unter Umständen über Monate oder Jahre verzögern.
Für die Untersuchung von Serumproben stehen verschiedene kommerzielle Testverfahren zur Verfügung, die allerdings verschiedene Sensitivitäten und Spezifitäten aufweisen. Eine definitive Abklärung ist mittels PCR zum molekularbiologischen Nachweis von Leishmania -DNA aus Knochenmarkaspirat möglich.
Therapie: Leishmaniose optimal behandeln
Der Tierbesitzer sollte vor Beginn der Behandlung aufgeklärt werden, dass sein Hund auch nach Therapie und klinischer Besserung infiziert bleiben wird und mit Rezidiven gerechnet werden muss, da die Erreger nie 100%ig beseitigt werden können.
Eine Behandlung wird nur bei nachgewiesen infizierten Hunden mit typischen Symptomen oder Leishmaniose-typischen Organinsuffizienzen angeraten. Es besteht keine Notwendigkeit, symptomfreie Tiere ohne Organschäden zu therapieren.
Dieser Inhalt unterliegt den Bestimmungen gemäß Heilmittelwerbegesetz (HWG) und darf nur berechtigten Personen zugänglich gemacht werden. Bitte loggen Sie sich ein, um diesen Inhalt zu sehen.
Eine Besserung der klinischen Symptome tritt meist innerhalb weniger Wochen nach Behandlungsbeginn ein, ein vollständiges Abklingen der Symptome wird jedoch erst nach einigen Monaten erreicht.
Wenn innerhalb der ersten Monate keine Besserung eintritt, muss die Diagnose kritisch hinterfragt, ggf. das Therapieschema umgestellt sowie mögliche Begleiterkrankungen wie Ehrlichiose, Babesiose, Hepatozoonose, Demodikose oder immunmediierte Erkrankungen differenzialdiagnostisch abgeklärt werden.